Виды операций по удалению варикоцеле у мужчин
Варикозное расширение вен в области гроздевидного сплетения мошонки способно доставить немало мучений. Страдают им преимущественно молодые мужчины и подростки. Для жизни эта сосудистая патология не опасна, но по мере прогрессирования сопровождается сильными болями, приводит к нарушению эндокринных функций яичек, бесплодию. При варикоцеле операция — единственный действенный способ лечения. Лекарственная терапия показана на начальной стадии болезни в ходе наблюдения за ее развитием и в случаях, когда хирургическое вмешательство невозможно.
Принципы проведения
Стоит ли делать операцию при варикоцеле, пациент решает на очередном приеме у врача, выслушав возможный прогноз болезни и оценив шансы на выздоровление.
В большинстве случаев прибегнуть к вмешательству рекомендуется при появлении явных симптомов: болей в яичке, явно проступающих венозных узлах, нарушении сперматогенеза.
Все виды операций на варикоцеле различаются обеспечением доступа к пораженному участку, технологией блокирования варикозных узлов, степенью травматичности, продолжительностью восстановительного периода.
Традиционная и современная хирургия предлагает:
- классическую варикоцелэктомию по Иваниссевичу;
- микрохирургическую операцию по Мармару;
- лапароскопию.
Каждое вмешательство имеет собственные достоинства и недостатки. Главный принцип: обструкция расширенных участков без удаления, перенаправление кровотока по сохранившимся здоровым сосудам.
Длится операция варикоцеле от 20 минут до 3 часов. Конкретная продолжительность зависит от вида вмешательства, особенностей сосудистой системы, степени поражения вен.
Предварительная подготовка
Подготовка к операции варикоцеле начинается за 1–2 недели, в зависимости от физического состояния пациента. Проводится стандартный комплекс лабораторных и инструментальных исследований:
- общие анализы крови и мочи;
- биохимический тест крови на уровень билирубина, протромбиновый индекс, содержание глюкозы, гормональный профиль;
- серологические анализы на инфекции: ВИЧ, гепатиты В, С, сифилис;
- флюорография грудной клетки;
- электрокардиограмма;
- УЗИ тестикул и органов малого таза;
- МРТ и компьютерная томограмма — по необходимости.
Противопоказаниями ко всем видам радикального лечения варикоцеле являются:
- нарушение свертываемости крови;
- печеночная и почечная недостаточность;
- перенесенный инфаркт или инсульт;
- тяжелая гипертония;
- сердечно-сосудистые патологии в стадии декомпенсации;
- тяжелая форма сахарного диабета;
- инфекционные процессы;
- стадия обострения любой хронической патологии.
Для снижения риска последующих осложнений в течение 7–10 суток перед операцией больному назначают курс антиоксидантов.
За 12 часов перед операцией пациенту нельзя принимать пищу. На ночь необходимо сделать очищающую клизму.
Метод Иваниссевича
Суть метода Иваниссевича заключается в перевязке пораженного сосуда, доступ к которому осуществляется через разрез длиной 5–10 см в области лобка. Часть мышечных тканей при этом рассекается, крупные сосуды раздвигаются диссекторами. Больные венозные участки выделяют и перетягивают лигатурой, блокируя ход крови по ним. Лимфатические сосуды остаются неповрежденными. После окончания манипуляции разрезанные над сосудистым пучком ткани и кожу зашивают.
К преимуществам метода относят:
- максимальную изученность благодаря накопленному опыту проведений;
- относительно простую технологию, доступность широкому кругу пациентов любого возраста.
Вмешательство проводят как под общей, так и под эпидуральной анестезией. Стоимость операции находится в пределах 5000–25000 рублей, зависит от клиники и федерального региона.
Недостатками метода считают:
- высокую травматичность, длительный период восстановления: от 3 недель до 3 месяцев;
- высокий риск постоперационных осложнений: несостоятельность шва, последствия общего наркоза;
- невозможность устранения за один подход двустороннего патологического процесса;
- частые случаи развития гидроцеле — водянки яичка;
- высокий процент рецидивов заболевания: в пределах 15–40%.
Главной сложностью этого вида операции по удалению варикоцеле является невозможность определить вручную все имеющиеся коллатерали — мелкие сосуды, питающие больные вены. Именно они впоследствии рискуют подвергнуться повторному варикозу. Частота рецидивов напрямую зависит от возраста мужчины: чем он моложе, тем вероятнее повторный варикоз.
Метод Паломо
Используется редко, так как утратил актуальность и считается устаревшим после освоения лапароскопической и микрохирургической методик. Техника проведения сходна с операцией Иваниссевича. Отличие в том, что разрез выполняется в нижней части брюшной стенки выше лобка. Этот прием обеспечивает лучший обзор, позволяет с большей вероятностью обнаружить скрытые пораженные сосуды.
Операция Паломо, кроме традиционных рисков, связанных с высокой травматичностью, имеет специфический: опасность повреждения семенной артерии и лимфатических сосудов вблизи гроздевидного сплетения.
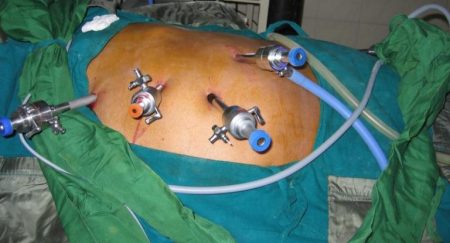
Лапароскопическая варикоцелэктомия
Эндоскопическая щадящая методика с применением высокотехнологичного оборудования. Операция осуществляется из минидоступа: через 3 прокола размером 5–7 мм в брюшной стенке. Один осуществляется в пупочной области и два — по левую и правую стороны. Через троакары — специальные трубки, вставляемые в отверстия — в брюшную полость нагнетается углекислый газ, обеспечивая необходимый объем. Через пупочное отверстие вводится лапароскоп — миниатюрная видеокамера. В боковые отверстия помещают хирургические манипуляторы. Врач получает возможность широкого обзора и контролирует все действия, видя их на мониторе. Доступ к сосудистому пучку осуществляется с помощью диссекторов, аккуратно разводящих ткани. Перевязываются все выявленные пораженные участки вен.
Лапароскопия требует применения общей анестезии, лишь в отдельных случаях бывает достаточно эпидурального обезболивания.
Основные преимущества лапароскопической варикоцелэктомии:
- возможность работы с двусторонним варикоцеле за один подход;
- низкая вероятность рецидивов благодаря выявлению мелких скрытых коллатералей;
- малая вероятность осложнений;
- короткий восстановительный период;
- высокий косметический эффект.
После операции пациент может вставать с постели уже через несколько часов. Выписка из клиники происходит через 2–3 суток.
Значительными недостатками метода являются:
- невозможность проведения при онкологических процессах, спайках в брюшной полости;
- довольно высокая стоимость: от 25000 рублей и дополнительные расходы на анестезию;
- ограниченная доступность из-за отсутствия необходимой техники или подготовленного персонала в клиниках.
Лапароскопический метод незаменим в случае развития рецидива после проведения другого вида хирургического лечения.
Микрохирургическая варикоцелэктомия
Метод лечения варикоза в области гроздевидного сплетения по Мармару заслужил популярность благодаря высокой точности, относительно малой травматичности и невысокой вероятности осложнений. В ходе вмешательства больной участок вены исключается из системы кровообращения, его место занимает здоровый надчревный сосуд, который подшивают, создавая анастомоз — сосудистое соустье. Таким образом кровоток сразу направляется по новому руслу.
При микрохирургии варикоцеле разрез длиной 1–3 см производится вблизи пахового кольца, в проекции яичковой вены. Работа с сосудами ведется с применением специальной оптической системы.
Анестезия при вмешательстве может быть эпидуральной или общей. В большинстве случаев используют спиральный наркоз с дополнительным местным обезболиванием.
Вероятными осложнениями операции по Мармару являются:
- гидроцеле;
- повреждение прилегающих нервных окончаний в редких случаях.
Восстановление пациента происходит в течение 2–3 недель. На вторые сутки больной может покинуть клинику. Постельный режим обязателен только при резком ухудшении самочувствия.
Рецидивирующее течение болезни возможно в 10–15% случаев постоперационных наблюдений.
Стоимость микрохирургического лечения составляет более 40000 рублей, что является главным ее недостатком для пациентов. Не все клиники имеют в штате специалистов необходимой квалификации.
Восстановление
Вне зависимости от вида проведенного вмешательства первые 1–2 суток пациенту важен покой. После малоинвазивной операции можно сразу подниматься с постели, но необходимо исключить любые физические нагрузки и водные процедуры.
Для оценки результата больному проводят контрольное УЗИ, допплерографию, назначают лекарственные препараты для снятия болевого синдрома, ускорения регенерации, антисептики, гормоны, витаминные комплексы и венотоники.
После выписки пациенту нужно соблюдать особый режим до окончания реабилитации. Ограничения касаются тяжелого труда, активных видов спорта, сексуальной жизни, питания.
Возвращение к привычной жизни возможно через 2–5 месяцев. Улучшение показателей спермограммы — через 5–6 месяцев.