Лапароскопическая варикоцелэктомия при варикоцеле
Хирургическое вмешательство — единственный действенный способ избавиться от варикоза в области гроздевидного венозного сплетения. Медицина предлагает несколько оперативных методик, принципиально различающихся видами доступа к пораженному участку и техникой выполнения. Лапароскопия при варикоцеле имеет явное преимущество в сравнении с полостными операциями. Это — щадящий метод лечения с использованием высокотехнологичного оборудования. Он не связан с обширным травмированием прилегающих тканей, позволяет выявить «спящие» измененные вены, не требует длительного восстановления, влечет меньшее количество постоперационных осложнений.
Особенности лапароскопического лечения
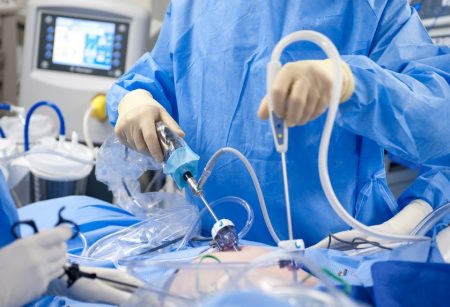
Доступ к измененным венам мошонки при лапароскопии обеспечивает несколько проколов в стенке живота. В брюшную полость нагнетают углекислый газ, достигая необходимого для операции объема. Поиск и перевязывание измененных вен производится под контролем лапароскопа. Прилегающие ткани и сосуды не рассекаются, а аккуратно раздвигаются. Вмешательство продолжается от 15 до 40 минут, пациент во время операции находится под общим наркозом.
Выбрать устранение варикоцеле по такому методу может сам больной при отсутствии противопоказаний. В ряде случаев лапароскопию рекомендует лечащий врач. Это — единственный способ лечения двустороннего поражения, он позволяет иссечь и перевязать сосуды обоих яичек в ходе одной манипуляции. В случае рецидивирующего течения варикоцеле лапароскопическая операция может обеспечить должный обзор и найти обходные пути кровотока, питающие расширенные участки.
Метод используется не только для хирургического устранения образовавшихся узлов, но и в диагностических целях: для подробного осмотра паховой вены, поиска невыявленных ранее варикозных сосудов, для контрольного осмотра после операции.
Перед операцией
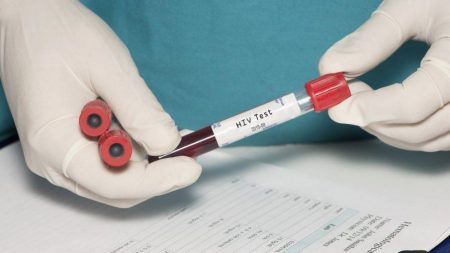
Предоперационная подготовка начинается за 7–10 суток: проводится комплекс исследований крови на ВИЧ, гепатиты, RW, определяется количество тромбоцитов, протромбиновый индекс, берут общий анализ мочи.
Если результаты анализов не выявляют противопоказаний, подготовку продолжают:
- исследуют сосуды мошонки с помощью допплерографии;
- у пациентов старше 15 лет берут для бактериологического исследования и спермограммы пробы эякулята;
- выполняют флюорографию грудной клетки;
- снимают электрокардиограмму.
Отказ в проведении лапароскопической операции при варикоцеле следует в случаях:
- нарушения функций кроветворения, низкой свертываемости;
- наличия спаек в брюшной полости;
- сердечно-сосудистых нарушений;
- острых воспалительных процессов в организме.
Врач может назначить профилактический курс антиоксидантов и витаминотерапии за 10 дней перед операцией.
За неделю больной прекращает прием антикоагулянтов, за двое суток — любых лекарственных средств, алкоголя. За 12 часов запрещено употреблять пищу, следует ограничить питье.
На ночь пациенту ставят очищающую клизму, паховую область выбривают. В день операции нельзя не только есть, но и пить воду.
Этапы проведения
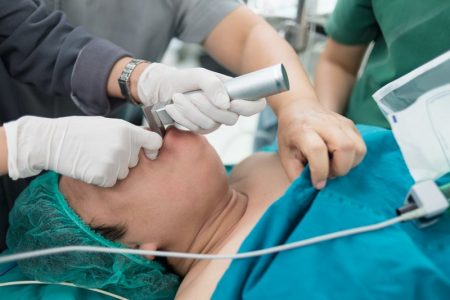
В операционном блоке пациента укладывают на стол. Анестезиолог налаживает мониторинг сердечной деятельности, проверяет пульс и устанавливает систему для внутривенной подачи препаратов и эндотрахеальной анестезии. Затем хирург приступает к операции.
- Тело больного приподнимается под углом в 15°. Это необходимо для некоторого смещения внутренних органов. В брюшной стенке производят 3 прокола: один, диаметром в 10 мм, в пупочном кольце, два других, около 5–7 мм каждый, по левую и правую стороны подвздошной области. В разрезы устанавливают гибкие трубки — троакары. В пупочное отверстие вводят иглу Вереша и подают углекислый газ. После того, как брюшная стенка надуется, иглу удаляют. В образовавшееся пространство помещают лапароскоп.
- Под контролем видеокамеры в подвздошные отверстия помещают хирургические инструменты.
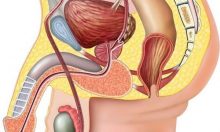
- Для доступа к сосудистому пучку мошонки лист брюшины на расстоянии 3–4 см от кольца пахового кольца вскрывается.
- Тестикулярная вена, артерии и прилегающие лимфатические протоки выделяют с помощью диссекторов. Удержание обеспечивают специальные нити, которые подводят под сосуды. После мобилизации пучка лимфатические протоки аккуратно отводят, чтобы предотвратить их повреждение.
- Из оставшегося пучка отделяют и выводят артерию. Оставшуюся яичковую вену и прилегающие к ней сосуды клипируют или перевязывают нитью.
- Посредством компрессии обеспечивают нормальный венозный отток по здоровым сосудам мошонки, останавливают кровотечение. После контрольного обзора инструментарий из брюшной полости вынимают, удаляют углекислый газ. Разрезы ушивают или заклеивают, налагая стерильную повязку.
Восстановительный период
Пациент после пробуждения от наркоза может при желании сразу подниматься с постели. Последствия, связанные с состоянием операционных ран, при лапароскопическом вмешательстве отсутствуют. Если самочувствие в первые часы оставляет желать лучшего, рекомендовано оставаться в постели до исчезновения дискомфорта.
Боли после такой операции менее интенсивны, чем после открытой полостной. Для облегчения спазмов бывает достаточно обычных пероральных анальгетиков и НПВС.
Для успешного восстановления кровотока врач назначает поддерживающую медикаментозную терапию: препараты, улучшающие циркуляцию крови и антиагреганты. Через 1–2 суток пациента выписывают из стационара.
Возможные последствия лапароскопии по варикоцеле:
- кратковременный парез кишечника, связанный с воздействием углекислого газа и манипуляциями в брюшной полости. Симптомы обычно исчезают в течение суток;
- развитие гидроцеле — отека яичка. Причинами бывают нарушения целостности лимфатических сосудов. В большинстве случаев состояние купируется самостоятельно в течение нескольких суток или недель. Изредка требуется повторное вмешательство;
- эмфизема мошонки. Возникает при недостаточном профессионализме врачей и скоплении остатков углекислого газа;
- атрофия яичка. Развивается в случае нарушения техники проведения операции и пересечения тестикулярной артерии.
На протяжении 5–7 суток противопоказаны активные физические нагрузки, горячие ванны. Больному разрешена ходьба. Рекомендуется много отдыхать. Из рациона требуется исключить грубую клетчатку, жирные тяжелые продукты и алкоголь.
В течение 1–2 недель рекомендовано носить поддерживающий мошонку суспензорий — мягкий бандаж. После контрольного УЗИ с осмотром сосудистого пучка мошонки обсуждается последующий восстановительный режим.
С третьей недели пациент может приступать к повседневным занятиям, в том числе к легким спортивным или физическим нагрузкам. Исключить на срок до полугода требуется силовые и экстремальные виды, приводящие к сотрясениям, сжатию мошонки или увеличению брюшного давления.
Воздержание от сексуальных контактов продолжается 2–4 недели. В течение 2–3 месяцев нужно отказаться от купания в холодных водоемах, походов в баню, сауну, на пляж, солярий.
Видимые и прощупываемые расширенные участки вен под кожей могут сохраняться до 4–5 месяцев, пока не будет полноценно активен комплекс коллатеральных сосудов. Для ускорения циркуляции дополнительно назначают венопротекторные и тонизирующие средства.
Взрослым пациентам в период поздней реабилитации проводят контрольное исследование эякулята, чтобы оценить состояние сперматогенеза.
Лапароскопическое лечение варикоцеле применяется как операция выбора. Неоспоримым преимуществом является косметический эффект: места разрезов после заживления практически незаметны. Процент рецидивов при этой методике ниже, чем при аналогичных вмешательствах открытого доступа. Этому способствует точный обзор и применение специального хирургического оборудования. Конкуренцию лапароскопии может составить лишь лигирование яичковой вены по Мармару, проводимое микрохирургическим методом.
Недостатком операции считается более высокая, чем у других видов варицелэктомии, стоимость. Подобная технология доступна не всем клиникам и пациентам. Еще одно слабое место лапароскопии — необходимость общего наркоза и возможные последующие осложнения для нервной и сердечно-сосудистой систем.