Как лечить женское бесплодие?
Медицина определяет бесплодие как отсутствие беременности у женщины фертильного возраста, живущей регулярной половой жизнью без применения контрацепции, на протяжении одного года и более. Срок в 1 год установлен статистически после проведения ряда исследований. Согласно им, при нормальной способности к воспроизводству этого времени вполне достаточно для ее проявления. В противном случае имеет смысл говорить о диагностике и лечении бесплодия.
Виды и причины бесплодия
Проблема отсутствия потомства у пар после долгого совместного проживания актуальна для каждой десятой из них. При этом говорить о фактическом бесплодии корректно, если партнеры желают иметь ребенка и не пользуются никакими средствами контрацепции. Если бездетность является следствием добровольно выбора — применения мер предохранения, стерилизации, воздержания — говорят о бесплодном браке как о социальном, а не медицинском аспекте.
Принято выделять абсолютное бесплодие — вследствие отсутствия половых органов или их несостоятельности, и относительное — по причине обратимых нарушений в организме.
По времени развития бесплодие может быть первичным — детей не было никогда, и вторичным — в результате заболевания, после произведенного аборта.
Если в семье есть повод предполагать репродуктивные проблемы, решение начинается с выяснения причин. Процесс этот небыстрый, может занять много времени, сил и средств.
Так как возможность рождения ребенка зависит в равной степени от женского и мужского здоровья, обследование начинают с мужчины. Главным условием его репродуктивной способности является качественная спермограмма — наличие в семенной жидкости необходимого для зачатия количества жизнеспособных активных сперматозоидов. Отсутствие проблем в этой области служит поводом для обследования женщины.
Причины женского бесплодия
Причин женского бесплодия насчитывается множество. Большинство из них медики объединяют в несколько комплексов.
Эндокринные
Гормональный баланс отвечает за регулярное созревание яйцеклеток, их выход из яичников в просвет фаллопиевых труб. Нарушение этого процесса вызывается несколькими факторами:
- синдром поликистоза яичников. Фолликулы не способны созревать из-за нарушения структуры органов, избытка тестостерона или пролактина. Месячный цикл становится длиннее, иногда менструации отсутствуют по нескольку месяцев. У женщин с таким заболеванием часто присутствует лишний вес, оволосение по мужскому типу, угревая сыпь, перепады настроения;
- нарушение работы гипофиза, происходящее из-за роста опухолей, травм, перенесенных заболеваний головного мозга, приводит к избыточному продуцированию гормона пролактина. Следствием этого является сбой деятельности яичников;
- недостаточность желтого тела, связанная с выработкой прогестерона. Во второй половине цикла оно обеспечивает утолщение слизистой полости матки и подготовку ее к вероятной беременности;
- ранний климакс. Преждевременное угасание функций яичников по причине аутоиммунных или генетических заболеваний.
Физиологические
Признаки бесплодия часто связаны с нарушением работы женских внутренних половых органов, анатомическими особенностями их строения, недоразвитием, воспалительными, дегенеративными и онкологическими процессами.
- Трубно-перитонеальное бесплодие развивается из-за нарушения проходимости или активности фаллопиевых труб и пространственных промежутков между трубами и яичниками. Препятствия на пути яйцеклетки к матке появляются в результате образования перетяжек, сращивания органов по причинам воспалительного характера и составляют почти 30% всех случаев бесплодия.
- Маточное бесплодие возникает из-за врожденных анатомических дефектов органа: недоразвития, перегородок, удвоения или приобретенных заболеваний: развития рубцовой или опухолевой патологии в результате воспалений, хирургического вмешательства, абортов. Эндометриоз, химические ожоги, гиперпластические процессы полости матки, ее опущение, перегибы также представляют собой неблагоприятные факторы.
- Шеечное бесплодие включает патологии влагалища, цервикальной слизи, деформации шейки матки, дисплазию, эрозию, лейкоплакию.
Психогенные и другие причины
В ряде случаев причины бесплодия у женщин — сильное нежелание наступления беременности, переживания и страх по этому поводу. Другой причиной психогенного характера, мешающей забеременеть, считается невротическая потребность в рождении ребенка, нетерпение в стремлении забеременеть.
Почти в 15% случаев истинные причины бесплодия медицинскими методами установить не удается. Официально их принято именовать необъяснимыми.
Рискобразующими факторами бесплодия являются зрелый возраст женщины, беспорядочные половые связи, ЗППП в анамнезе, нарушения в питании, недостаточность веса, ожирение, стрессы, соматические и системные заболевания (сахарный диабет, гипотиреоз, туберкулез), психические расстройства, неврозы, привычка к табаку и алкоголю, употребление сильнодействующих веществ, тяжелые физические нагрузки.
Диагностика
Выяснение причин, по которым пара длительное время остается бездетной, в первую очередь предусматривает лабораторное исследование семенной жидкости мужчины. Перед сдачей анализа на бесплодие необходимо воздержание от половых контактов в течение 2–3 дней, нельзя посещать бани, сауны, употреблять спиртные напитки.
Исследованию подлежит полученный путем мастурбации эякулят.
Большинство медицинских учреждений при вынесении заключения по анализу на бесплодие мужчины руководствуются инструкциями ВОЗ. В норме сперма должна соответствовать следующим характеристикам:
- количество жидкости — не менее 1,5 мл;
- число сперматозоидов — не менее 39 млн, в 1 мл спермы не менее 15 млн;
- жизнеспособность спермиев — не менее 58%;
- подвижность — не менее 40%, в том числе прогрессивная — 32%.
Выявление таких патологий, как недостаточное количество спермы, низкая концентрация сперматозоидов, отсутствие или малое количество живых и подвижных спермиев имеют непосредственное отношение к имеющемуся бесплодию.
Обследование женщины проводится при отсутствии воспалительных и инфекционных заболеваний влагалища и шейки матки. Предварительно необходимо выявить и пролечить имеющиеся кольпиты, вагиниты, цервициты. Диагностические мероприятия начинаются через 4–5 месяцев после терапии.
Основные этапы обследования:
- сбор подробного анамнеза — при выяснении причин женского бесплодия устанавливается, первичным или вторичным оно является, наличие выкидышей, абортов в истории болезни, применявшиеся методы контрацепции, имевшиеся в детском и зрелом возрасте заболевания, результат их лечения, хирургические вмешательства, используемые медикаментозные средства. Выясняется протекание менструального цикла: его продолжительность, болезненность, имеющиеся нарушения. Изучаются особенности половой жизни: наличие болей, спазмов, кровянистых выделений в ходе сексуальных контактов;
- физикальное обследование — включает внешний осмотр и оценку телосложения: рост, вес, характер оволосения, развитость молочных желез, состояние кожи. Пальцевое исследование и осмотр влагалища, шейки с помощью зеркал и кольпоскопа;
- консультации офтальмолога, эндокринолога, психиатра, генетика;
- функциональное тестирование — проводится исследование деятельности коры надпочечников и яичников. Для этого сдается анализ мочи на кетостероиды, анализ крови на содержание половых гормонов, кортизола в первую и вторую фазу месячного цикла. С целью выявления ановуляторного бесплодия изучается график измеряемой ректальной температуры, который пациентка составляет самостоятельно в течение 3месяцев. Для уточнения имеющихся эндокринных патологий в случае нерегулярных менструаций назначают гормональные пробы — исследуется реакция организма на введение доз прогестерона, кломифена, вызывающих искусственные месячные, метоклопрамида, дексаметазона — определения гиперпролактинового состояния, источник высокого содержания андрогенов;
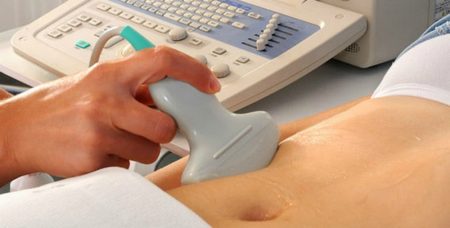
- инструментальное обследование — проведение УЗИ органов малого таза выявляет практически все патологические изменения в области матки: размеры органа, толщину эндометрия, пороки развития, неправильное расположение, полипозные разрастания, рубцы, опухоли. В середине цикла с помощью ультразвука устанавливают наличие или отсутствие доминантного фолликула. При нарушениях месячного цикла показано УЗИ надпочечников, щитовидки. С целью выявления нарушений деятельности гипофиза и гипоталамуса проводят рентгенографию головного мозга. Гистеросальпингография — рентген матки и труб — проводится для исследования слизистого слоя, обнаружения опухолей, спаечного процесса в области малого таза;
- иммунологические факторы бесплодия — определяются с помощью так называемого посткоитального теста, в котором цервикальную слизь исследуют на наличие антител к сперматозоидам;
- эндоскопические методы — непосредственный осмотр патологических очагов предполагает использование малоинвазивных технологий. Для этого применяют гистероскопию — введение в полость матки специального оптического аппарата. С его помощью выявляют подслизистые миомы, гиперплазию, полипы, срощенные участки и другие патологии. Кроме того, подробному осмотру подвергается структура цервикального канала и устья фаллопиевых труб. Лапароскопия производится через минимальный разрез брюшной стенки и выявляет изменения яичников, спайки в области малого таза, внематочную беременность, непроходимые участки труб. Процедура, кроме диагностического, имеет лечебное назначение — с ее помощью восстанавливается проходимость маточных труб. Все эндоскопические процедуры проводятся в стационаре под общей анестезией.
Лечение
С учетом выявленных патологий организма и формы имеющегося нарушения назначается вид лечения бесплодия. Его целью является обеспечение способности женщины к зачатию, полноценному выращиванию и рождению здорового ребенка. Для восстановления утраченных функций применяют терапевтические и хирургические методы. В случае их безрезультатности и невозможности зачатия естественным образом используют репродуктивные технологии: ЭКО, внутриматочную инсеминацию и другие.
Лечение эндокринного бесплодия
В случае ожирения, сахарного диабета, нечувствительности к глюкозе, нарушений работы щитовидной железы, сопутствующих ановуляторному бесплодию, при сохраненных функциях яичников проводят корректирующую медикаментозную терапию, назначают лечебную диету. В ряде случаев после нормализации веса в течение полугода наступает беременность.
При склерополикистозе или недостаточной функции яичников проводят стимулирующую терапию:
- курсовый прием оральных однофазных контрацептивов — 3 через 3 месяца в течение полутора лет для достижения эффекта отмены — увеличения выработки естественных гормонов и восстановления овуляции;
- медикаментозная стимуляция овуляции препаратами с прогестероном, гонадотропином и другими гормонами, принимаемыми орально и вводимыми инъекционно, проводится от 3 до 6 курсов;
- терапия эстрогенами и гестагенами на протяжении 6–9 месяцев;
- при гиперпролактинемии — препараты, подавляющие синтез пролактина, препятствующего овуляции;
- одновременно применяется лечение иммуномодуляторами, ферментами, антиоксидантами;
- циклическая витаминотерапия: В1, В6, В9— в первую фазу, А и Е — во вторую, аскорбиновая кислота и рутин — на протяжении всего цикла;
- гомеопатия, физиотерапевтические методы, массаж.
Лечение является успешным почти в половине случаев выявленных эндокринных факторов бесплодия.
Лечение трубно-перитонеального бесплодия
Комплекс мероприятий, восстанавливающий репродуктивную функцию при нарушении функционирования или проходимости маточных труб, начинают с медикаментозных методов.
Устраняется первопричина патологии: вылечиваются ЗППП, воспаления, проводится иммуномодулирующее, биостимулирующее, спазмолитическое, рассасывающее лечение с применением оральных препаратов и средств местного применения — свечей и мазей. При отсутствии должной функциональности органов при сохранении проходимости применяют седативные средства, психотерапевтическое лечение.
Корректируется гормональные сдвиги.
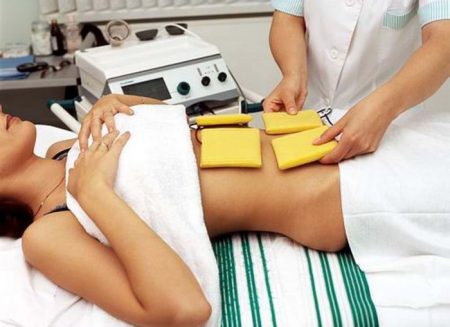
В лечении бесплодия, вызванного нарушением функционирования и проходимости маточных труб, большое значение имеет физиотерапия:
- применяется электрофорез с лидазой, кальцием, йодом;
- орошение водами с сероводородом, радоном, мышьяком;
- аппликации и компрессы.
После проведенной терапии вновь диагностируют состояние труб. Отсутствие результатов лечения — повод для лапароскопического восстановления проходимости. С помощью микрооперации разделяются спайки, устраняются перегибы, удаляются непроходимые участки, осуществляются пересадки труб. Одновременно выявляются и ликвидируются очаги эндометриоза, кистозные, миоматозные образования.
Лечение маточного бесплодия
Патологии слизистой полости матки, эндометриоз, полипы, гиперплазия излечиваются методами гистероскопии, выскабливания и последующей гормонотерапии.
Для лечения миом подбирается метод в зависимости от вида и размеров узлов. Подслизистые удаляют гистероскопически, серозные и интерстициальные до 10 см в размерах — посредством лапароскопии, крупные и атипично расположенные иссекают лапаротомически. После проведенной миомэктомии назначают курс восстановительной гормонотерапии на 3–6 месяцев.
При выраженных пороках развития матки и шейки применяют реконструктивно-пластические операции, сочетаемые с последующим лечением гормонами.
В случае успеха ожидаемая беременность наступает в течение 2–3 лет.
Иммунологическое бесплодие
Основной метод лечения — подавление деятельности антител к сперматозоидам. Это осуществляется следующими способами:
- кондом-терапия — в течение нескольких месяцев при половых контактах используется барьерная защита, затем необходима попытка зачатия естественным образом;
- прием антигистаминных препаратов, глюкокортикоидов и антибиотиков — лечение снижает синтез антител, препятствует развитию отечности тканей, расслабляет мускулатуру, подавляет скрытые инфекции.
Эффективность проводимой терапии разнится от 20 до 60%.
Репродуктивные технологии
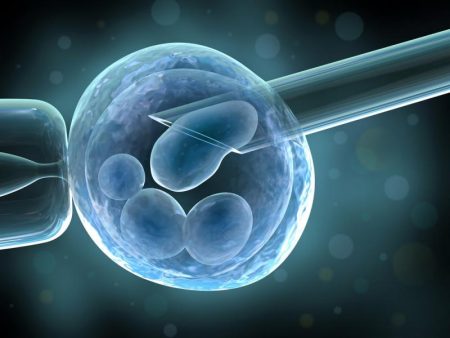
Даже после тщательного лечения не всегда удается обеспечить осуществление зачатия естественным образом. Выходом в таких ситуациях становятся вспомогательные репродуктивные технологии (ВРТ). Наиболее эффективен метод ЭКО. После медикаментозной стимуляции яичников у пациентки производят забор яйцеклеток, соединяют со сперматозоидами мужа или донора в лабораторных условиях, затем вводят эмбриональный материал в полость матки.
Метод ИКСИ (интрацитоплазматическая инъекция сперматозоида) действенна при мужском бесплодии. Яйцеклетка оплодотворяется выделенным здоровым спермием инъекционно.
Инсеминация спермой мужа или донора применяется при плохой спермограмме, невозможности самостоятельной эякуляции. Семенной материал в период овуляции помещается непосредственно в матку.
Кроме вышеперечисленных методов в лечении бесплодия применяются народные, восточные и другие нетрадиционные методики: траволечение, гирудотерапия, иглоукалывание, акупунктура, специальные гимнастики. Врачами не отрицается их действенность, так как многие причины нарушения репродуктивной функции еще недостаточно изучены, а механизмы их восстановления могут быть неожиданными.







Хорошо помогают народные средства. многие мои подруги обзавелись потомством благодаря травам.