Что такое острый простатит и как его лечить?
Предстательная железа — мужской половой орган, расположенный в области малого таза под мочевым пузырем. Простата вырабатывает особый секрет, входящий в состав семенной жидкости, регулирует диуретическую функцию. О том, что такое острый простатит, большинство мужчин задумывается при появлении нарушений мочеиспускания, болей и других мучительных симптомов, указывающих на развитие воспалительного процесса.
Причины и механизм развития острого простатита
В норме внутренняя среда органа стерильна — полностью свободна от какой-либо микрофлоры, а простатический сок, синтезируемый железой, периодически выводится через протоки наружу. Нарушение своевременного оттока секрета или проникновение в полость болезнетворных микроорганизмов влечет развитие острого воспаления тканей простаты, сопровождаемое, в зависимости от степени поражения, признаками общей интоксикации, нарушением мочеиспускания, сексуальных способностей, репродуктивной функции.
Острый простатит может поражать мужчин любого возраста, но основная категория — от 30 до 50 лет.
Самая распространенная причина болезни — проникновение в полость предстательной железы инфекционных агентов. Ими могут быть:
- собственная условно патогенная флора: клебсиелла, протей, кишечная палочка, стрептококк, стафилококк, энтерококк;
- возбудители урогенитальных заболеваний: уреаплазма, трихомонада, гонококк, хламидии, грибки кандида, микоплазмы;
- возбудители инфекционных очагов в организме: пневмококк, вирус гриппа, палочка Коха, бледная трепонема.
Бактерии, вирусы и грибки чаще всего заносятся в предстательную железу трансканаликулярно — через выводной проток, сообщающийся с уретрой. Более редкие пути проникновения: поднятие из мочевого пузыря, лимфогенный и гематогенный механизм — с током крови из отдаленных воспалительных очагов: синусита, пневмонии, колита. Попадая в благоприятную влажную и питательную среду, микробы размножаются, вызывая воспаление.
Неинфекционный острый простатит возникает вследствие нарушения кровоснабжения органов малого таза и последующего застоя простатического сока.
Распространенные факторы, благоприятствующие развитию патологии:
- нарушение ритмики половой жизни: частое использование прерванного акта, нерегулярные сексуальные контакты, воздержание, чрезмерная половая активность;
- недостаточность физической активности: сидячая работа, редкие прогулки, отсутствие занятий спортом и активных видов отдыха;
- переохлаждения: ношение белья и одежды не по погоде, купание в холодных водоемах, вредные условия труда;
- острые респираторные инфекции;
- стриктуры уретры, камни в мочевом пузыре, травмы половых органов;
- кишечные заболевания: проктит, геморрой, запоры.
Пристрастие к алкоголю, курение оказывают дополнительное патогенное воздействие на половую систему, приводя к нарушению тонуса кровеносных сосудов и поддерживая интоксикации.
Клиническое течение заболевания
Выделяют несколько форм острого простатита, являющихся последовательными стадиями воспалительного процесса, которые при отсутствии лечения способны перетекать одна в другую.
Катаральная стадия
Начало патологии характеризуется воспалением и отеком верхнего слизистого слоя тканей протоков отдельных долек простаты. Нарушение выводимости способствует дальнейшему застою секрета и скоплению серозного инфильтрата.
Симптомами болезни в подобной ситуации являются появление тяжести и тупой боли в промежности, затрудненного истечения мочи. Походы в туалет при этом учащаются в 3–4 раза. Иногда возможен небольшой подъем температуры: субфебрильные значения до 37–38°С. Общее физическое самочувствие не нарушается, работоспособность сохраняется.
Острая болезненность чувствуется непосредственно в самом органе, усиливается при пальпаторном осмотре. Внешние признаки изменений обычно отсутствуют — границы, размер и консистенция остаются в норме.
Катаральная стадия простатита обратима, наиболее легко поддается лечению. При проведении адекватной терапии воспаление купируется и проходит в течение 8–10 суток.
Фолликулярная стадия
При игнорировании первых признаков заболевания застой секрета приводит к нагноению и развитию мелких очагов гнойного поражения долек.
Острый простатит этой стадии вызывает яркие симптомы: резкие боли в промежности, мошонке, половом члене. Болезненность может иррадиировать — отдавать в поясницу, почки, область заднего прохода, усиливаться при мочеиспускании, опорожнении кишечника. Диурез затруднен, сопровождается острыми резями, вероятна задержка мочи. Температура повышается значительно — до 38–39°С, появляются симптомы общей интоксикации: озноб, мышечная слабость, разбитость, головные и суставные боли. Нарушается нормальный сон. Мочеиспускание происходит мучительно и непродуктивно. Попытка выполнить трансректальный осмотр железы сопровождается сильной болью при малейшем прикосновении. Орган увеличен в размерах, напряжен, ощущаются неоднородные уплотнения, асимметрия.
Фолликулярный острый простатит требует немедленного лечения. При грамотной медикаментозной помощи воспалительный процесс стихает в течение 14–20 дней, в противном случае он может перейти в хроническую патологию либо более запущенную степень.
Паренхиматозная стадия
При слиянии множественных очагов развивается диффузное поражение — распространение воспалительного процесса на паренхиму и интерстициальную ткань предстательной железы.
Течение болезни на этой стадии бурное. Наблюдается сильная лихорадка с температурой выше 39°С, мучительными непрекращающимися болями в области малого таза. Мочеиспускание после множественных и частых позывов может прекратиться, вызвав острую задержку мочи. Дефекация затрудняется из-за сильных иррадиирующих болей. В ряде случаев развивается реактивное воспаление прямой кишки, расположенной в непосредственной близости к простате. Симптомы при этом становятся еще более мучительными: сильные пульсирующие боли в заднем проходе, метеоризм, ощущение переполненности кишечника, ложные позывы к дефекации. Больному тяжело сидеть и стоять, единственная поза для небольшого облегчения боли — на боку с подтянутыми к груди коленями.
Пальпация органа из-за сильнейшего отека и болей на этой стадии часто невозможна. Если прикоснуться к простате удается, фиксируется значительное ее увеличение, размытые границы, неоднородная структура.
При осложненном течении паренхиматозного простатита из-за расплавления тканей в железе развивается абсцедирующий процесс — отграниченное скопление гнойного содержимого с угрозой разлития в кишечник, мочевой пузырь, уретру.
Полное выздоровление при паренхиматозной стадии острого простатита происходит редко. В большинстве случаев изменения в тканях приводят к хронизации заболевания с периодическими обострениями.
Диагностические и лечебные мероприятия
Установлением точного диагноза при остром простатите занимается врач–андролог или уролог. Используемые методы обследования:
- физикальный осмотр: выявление структуры, размера, консистенции органа, имеющиеся болевые реакции;
- лабораторные анализы отделяемого секрета, мочи: определение количества лейкоцитов, наличия гнойных включений, осадка, бактериальный посев для выявления возбудителя, ПЦР-анализ;
- исследование крови на наличие признаков воспаления;
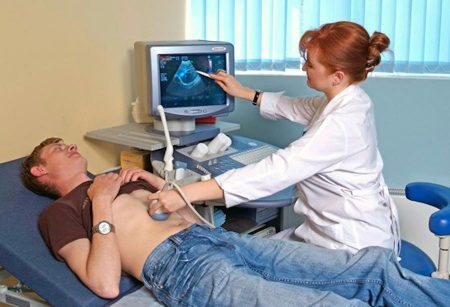
- УЗИ предстательной железы;
- компьютерная томограмма органов малого таза для выявления осложнений.
При подозрении на острый простатит больного госпитализируют в урологическое отделение. Успех лечения зависит от времени выявления заболевания и того, насколько грамотно выстроена схема и подобраны медикаментозные средства.
Перед тем, как лечить острый простатит, проводится обязательное выявление возбудителя, в противном случае успешность исцеления может быть под вопросом.
Вне зависимости от степени поражения органа и тяжести клинических признаков простатита назначается комплексная терапия:
- курсовое пероральное и парентеральное применение антимикробных препаратов —подбираются антибактериальные, противогрибковые или антивирусные средства для уничтожения возбудителя и снижения интенсивности воспаления;
- симптоматические лекарственные средства для устранения спазмов, болей — анальгетики, в том числе наркотические, спазмолитики, противовоспалительные, рассасывающие, препараты местного и системного назначения: свечи, уколы, таблетки. Дополнительно применяют микроклизмы, сидячие ванночки с лечебными растворами;
- восстановительное и общеукрепляющее лечение — применение иммуномодуляторов, комплекса витаминов, электрофорез, массаж, УВЧ-терапия.
При формировании абсцессов проводят хирургическое вмешательство с удалением гноя, дренированием очага патологии.
Тяжелое течение острого простатита требует соблюдения постельного режима, специальной щадящей диеты, отказа от алкогольных напитков и курения.
В среднем лечение острого простатита у мужчин занимает от 14 до 30 суток. О выздоровлении можно судить при нормализации лабораторных показателей, восстановлении структуры предстательной железы, исчезновении болезненных симптомов.
По медицинской статистике, первичный катаральный и фолликулярный острый простатит в большинстве случаев поддается полному успешному излечению. Для паренхиматозной формы характерны частые рецидивы и осложненное течение.